Τo μελάνωμα είναι η πιο θανατηφόρος μορφή καρκίνου του δέρματος και προέρχεται από τα μελανινοκύτταρα που παράγουν μελανίνη, την ουσία η οποία δίνει στο δέρμα το μελαμψό του χρώμα και προστατεύει από την ηλιακή ακτινοβολία. Ωστόσο το μελάνωμα μπορεί να αναπτυχθεί πιο σπάνια στο εσωτερικό του ματιού, τον αμφιβληστροειδή χιτώνα όπου υπάρχουν επίσης μελανινοκύτταρα. Ακόμη πιο σπάνια είναι η εμφάνιση του μελανώματος σε σημεία όπου φυσιολογικά δεν υπάρχουν μελανινοκύτταρα όπως για παράδειγμα το έντερο, το εσωτερικό της μύτης και ο λάρυγγας. Χαρακτηριστικό είναι ότι σε σκουρόχρωμους πληθυσμούς το μελάνωμα είναι σπάνια νόσος και εμφανίζεται σε ασυνήθιστες θέσεις όπως οι παλάμες και τα πέλματα και κάτω από τα νύχια. Το μελάνωμα του δέρματος εμφανίζεται πιο συχνά στις γυναίκες στην περιοχή της γάμπας και σε αντίθεση με τους άλλους καρκίνους του δέρματος προσβάλει συχνά νέους ανθρώπους, ηλικίας κάτω των 40 ετών.
Τα συμπτώματα του μελανώματος
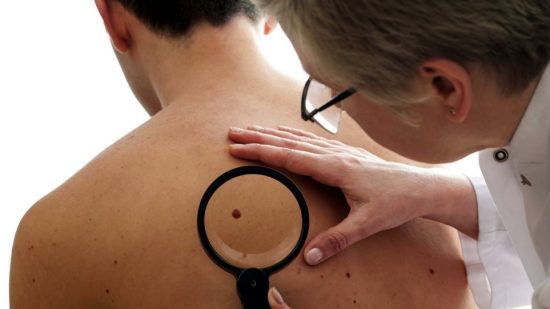
Το μελάνωμα μπορεί να εμφανιστεί σε οποιοδήποτε σημείο του δέρματος, αλλά πιο συχνά εμφανίζεται σε περιοχές με αυξημένη ηλιοέκθεση όπως είναι οι γάμπες, η πλάτη, τα χέρια και το πρόσωπο. Συνήθως εμφανίζεται σαν μια αλλαγή μορφής μιας ελιάς που υπάρχει ή σαν μια καινούρια ελιά στο δέρμα. Πιο σπάνια το μελάνωμα μπορεί να εμφανιστεί και ως ένα ογκίδιο στο δέρμα το οποίο δεν είναι σκουρόχρωμο και μπορεί να μην μας τραβήξει από νωρίς την προσοχή. Γι’ αυτό, ως γενικό κανόνα θα πρέπει να ελέγχουμε με το γιατρό μας κάθε νεοεμφανιζόμενη βλάβη στο δέρμα μας ή κάθε ελιά η οποία αλλάζει σχήμα ή χρώμα.
Φυσικά, υπάρχουν και οι κοινές ελιές του δέρματος, οι οποίες είναι πολύ συχνές και δεν εγκυμονούν ιδιαιτέρους κινδύνους. Αυτές οι ελιές εμφανίζονται στην παιδική ηλικία και οι περισσότεροι ενήλικες έχουν 10 έως 40 από αυτές. Έχουν συνήθως μικρό μέγεθος, κάτω από 6 χιλιοστά, έχουν όρια που διακρίνονται εύκολα από το γύρω δέρμα, έχουν ομοιόμορφο καφέ χρώμα και στρογγυλό ή ωοειδές σχήμα. Οι φυσιολογικές ελιές μπορεί να παρουσιάσουν μικρές αλλαγές, ακόμη και να εξαφανιστούν με την ηλικία και αυτό δεν υποδηλώνει πάντα μελάνωμα του δέρματος.
Οι ασυνήθιστες ελιές που μπορεί να είναι μελανώματα
Για να διευκολυνθεί η αναγνώριση των ύποπτων ελιών που κρύβουν μελάνωμα έχει επινοηθεί ο κανόνας ABCDE:
- A: από το αγγλικό asymmetry, που σημαίνει ασυμμετρία και υποδηλώνει ελιές που δεν μπορεί κανείς να τις μοιράσει σε δύο όμοια μισά.
- B: από το ακανόνιστο σχήμα περιμέτρου (irregular border), είναι οι ελιές στις οποίες τα όριά τους δεν ξεκαθαρίζουν εύκολα από το γύρω δέρμα.
- C: από την αγγλική λέξη color που σημαίνει χρώμα και υποδηλώνει ελιές στις οποίες το χρώμα δεν είναι ομοιόμορφο σε όλη τους την επιφάνεια.
- D: από την αγγλική λέξη diameter που σημαίνει διάμετρος. Εδώ εννοείται κάθε ελιά που έχει διάμετρο πάνω από 6 χιλιοστά.
- E: από την αγγλική λέξη evolving που σημαίνει εξέλιξη. Εδώ εννοείται κάθε αλλαγή στο σχήμα, στο χρώμα, στα όρια της ελιάς ή ακόμη και στην εμφάνιση οζιδίου στην επιφάνειά της, την εμφάνιση αιμορραγίας ή κνησμού (φαγούρα).
Εννοείται ότι τα μελανώματα μπορεί να έχουν μόνο ορισμένα και όχι απαραιτήτως όλα τα παραπάνω χαρακτηριστικά. Έτσι είναι συνετό να ζητά κανείς ιατρική βοήθεια από το δερματολόγο ή τον οικογενειακό γιατρό, ή ακόμα και από τον ογκολόγο ή τον ειδικό χειρουργό, σε κάθε περίπτωση που παρουσιάζεται μια εξελισσόμενη βλάβη στο δέρμα η οποία επιμένει για περισσότερες από λίγες εβδομάδες.
Αίτια και παράγοντες κινδύνου
Θεωρείται ότι το σημαντικότερο αίτιο για την εμφάνιση του μελανώματος είναι η υπεριώδης ακτινοβολία του ήλιου. Αλλά επειδή το μελάνωμα αναπτύσσεται και σε περιοχές που δεν εκτίθενται στον ήλιο, πιστεύουμε ότι θα πρέπει να διαδραματίζουν ρόλο στην εμφάνισή του και άλλοι παράγοντες. Οι σημαντικότεροι παράγοντες κινδύνου για το μελάνωμα του δέρματος είναι το ανοικτό χρώμα του δέρματος και ιδιαιτέρως το δέρμα που τείνει περισσότερο να καίγεται παρά να μαυρίζει μετά από έκθεση στον ήλιο. Οι ασθενείς που παρουσιάζουν μελάνωμα αναφέρουν πιο συχνά ιστορικό σοβαρών ηλιακών εγκαυμάτων με φουσκάλες κατά την παιδική και την ενήλικο ζωή. Η έκθεση σε υπεριώδη ακτινοβολία η οποία δεν προέρχεται από τον ήλιο, όπως είναι για παράδειγμα οι συσκευές τεχνητού μαυρίσματος (σολάριουμ), αυξάνει σημαντικά τον κίνδυνο εμφάνισης μελανώματος, αλλά και άλλων τύπων καρκίνου του δέρματος. Τέλος, οι ασθενείς οι οποίοι έχουν πάνω από 50 κοινές ελιές στο δέρμα τους και βεβαίως όσοι έχουν οικογενειακό ιστορικό μελανώματος εμφανίζουν συχνότερα μελάνωμα από τους ανθρώπους χωρίς αυτά τα χαρακτηριστικά.
Πρόληψη
Μπορεί κάποιος να ελαττώσει σημαντικά την πιθανότητα να παρουσιάσει μελάνωμα του δέρματος με τους εξής τρόπους:
- Να αποφεύγει την έκθεση στον ήλιο μεταξύ των ωρών 10πμ με 4μμ. Ένας απλός κανόνας είναι να κάνουμε μπάνιο στη θάλασσα τις ώρες που η σκιά μας έχει την μεγαλύτερη διάσταση.
- Να χρησιμοποιεί αντιηλιακά με υψηλό δείκτη προστασίας όταν εκτίθεται στον ήλιο όλους τους μήνες του χρόνου.
- Να χρησιμοποιεί καπέλο, γυαλιά ηλίου και ρούχα σκουρόχρωμα με πυκνή ύφανση όταν εκτίθεται στον ήλιο.
- Να ελέγχει το δέρμα του για πιθανές αλλαγές, για τις οποίες θα συμβουλεύεται τον ειδικό ιατρό.
Διάγνωση και Θεραπεία
Η διάγνωση του μελανώματος γίνεται από την εξέταση της ύποπτης ελιάς στο γιατρό και επιβεβαιώνεται πάντοτε με βιοψία η οποία περιλαμβάνει την πλήρη αφαίρεση της βλάβης. Η βιοψία του μελανώματος είναι μια μικροεπέμβαση η οποία γίνεται συνήθως στο εξωτερικό ιατρείο με τοπική αναισθησία και δεν απαιτεί νοσηλεία στο νοσοκομείο. Στη συνέχεια ο παθολογοανατόμος θα εξετάσει τη βιοψία στο μικροσκόπιο, θα επιβεβαιώσει τη διάγνωση και θα καθορίσει το πάχος του μελανώματος, δηλαδή το πόσο βαθιά έχει διεισδύσει στο δέρμα. Αυτό είναι σημαντικό διότι καθορίζει το επόμενο στάδιο της θεραπείας που είναι η ευρεία εκτομή του μελανώματος και η βιοψία του λεμφαδένα φρουρού.
Η ευρεία εκτομή του μελανώματος είναι η αφαίρεση 1-2 εκ φαινομενικά υγιούς δέρματος γύρω από την ουλή της βιοψίας με σκοπό να αφαιρεθούν τυχόν κύτταρα τα οποία έχουν ξεφύγει πέρα από το αρχικό μελάνωμα το οποίο έχει ήδη αφαιρεθεί. Η ευρεία εκτομή έχει αποδειχθεί ότι ελαττώνει σημαντικά την πιθανότητα υποτροπής δηλαδή επανεμφάνισης του μελανώματος γύρω από την περιοχή που είχε εμφανιστεί αρχικώς.
Η βιοψία του λεμφαδένα φρουρού είναι μια τεχνική η οποία μας επιτρέπει με ασφάλεια να ανιχνεύσουμε αν το μελάνωμα έχει κάνει μετάσταση στους λεμφαδένες. Ο λεμφαδένας φρουρός ο οποίος είναι ο πρώτος λεμφαδένας που δέχεται μεταστάσεις από μια περιοχή του δέρματος ανιχνεύεται με ένα σπινθηρογράφημα. Αυτό γίνεται κάνοντας μια μικρή ένεση με ένα πολύ ήπιο ραδιενεργό φάρμακο στην περιοχή του μελανώματος και ανιχνεύοντας το λεμφαδένα φρουρό στο χειρουργείο με έναν ειδικό ανιχνευτή ραδιενέργειας που ονομάζεται γάμμα κάμερα. Σε πολύπλοκες ανατομικές θέσεις όπως είναι για παράδειγμα ο λαιμός, το σπινθηρογράφημα συνδυάζεται με μια αξονική τομογραφία της περιοχής για τον εντοπισμό του λεμφαδένα φρουρού (SPECT).
Εάν η βιοψία του λεμφαδένα φρουρού είναι αρνητική τότε η πιθανότητα υποτροπής ή εμφάνισης μεταστάσεων είναι μικρή και αυτό που προτείνεται είναι η παρακολούθηση από τον ογκολόγο, τον χειρουργό και τον δερματολόγο για τουλάχιστο 5 χρόνια. Εκτός από τον λεμφαδένα φρουρό, θα πρέπει να αναζητηθεί στα πλαίσια της σταδιοποίησης της νόσου η πιθανότητα ύπαρξης μεταστάσεων και σε άλλες πιο απομακρυσμένες θέσεις όπως είναι το ήπαρ (συκώτι), ο πνεύμονας, ο εγκέφαλος κοκ. Αυτό γίνεται στις μέρες μας με αξονικές τομογραφίες στο θώρακα και στην κοιλιά και μαγνητική τομογραφία εγκεφάλου ή ακόμη και με μια πιο πολύπλοκη εξέταση που ονομάζεται τομογραφία εκπομπής ποζιτρονίων (PET-CTscan). Εάν ο λεμφαδένας φρουρός είναι θετικός στις μέρες μας συνήθως δεν χρειάζεται πια να αφαιρούνται και οι υπόλοιποι λεμφαδένες (να γίνεται δηλαδή ο λεγόμενος λεμφαδενικός καθαρισμός), αλλά χρειάζεται να χορηγηθεί κάποιου είδους συστηματική θεραπεία (όπως ανοσοθεραπεία ή στοχευμένη θεραπεία), οι οποίες έχουν αποδειχθεί σε κλινικές μελέτες να ελαττώνουν σημαντικά την πιθανότητα υποτροπής και να αυξάνουν την ολική επιβίωση. Ωστόσο εάν οι λεμφαδένες μιας περιοχής διογκωθούν σημαντικά τότε χρειάζεται να αφαιρεθούν για να ελεγχθεί άμεσα και αποτελεσματικά η μετάσταση σε αυτή τη θέση. Η αφαίρεση των λεμφαδένων (ο λεμφαδενικός καθαρισμός) είναι μια χειρουργική επέμβαση και οι παρενέργειές της είναι κυρίως δύο. Η πρώτη είναι η μόλυνση και διάσπαση (άνοιγμα) του τραύματος και η δεύτερη είναι το λεμφοίδημα, δηλαδή το πρήξιμο του άκρου που μπορεί να οδηγήσει σε περιορισμό της λειτουργικότητάς του για μακρό χρονικό διάστημα.
Εάν το μελάνωμα έχει επεκταθεί σε απομακρυσμένα όργανα τότε αναφερόμαστε στο μεταστατικό στάδιο της νόσου, το λεγόμενο στάδιο 4. Βρισκόμαστε στις μέρες μας στην πλεονεκτική θέση να έχουμε στα χέρια μας τις πιο συναρπαστικές και επαναστατικές εξελίξεις στη θεραπευτική αντιμετώπιση πολλών μορφών καρκίνου, μεταξύ των οποίων και το μελάνωμα, με τις θεραπευτικές οντότητες της ανοσοθεραπείας και των στοχευμένων μοριακών θεραπειών, θεραπείες οι οποίες δίνουν σε πολλές περιπτώσεις μακροχρόνιο έλεγχο της νόσου, και σε κάποιες ακόμα και ίαση.
Η ανοσοθεραπεία είναι μια ειδική θεραπευτική κατηγορία που προσπαθεί να αξιοποιήσει το ίδιο το ανοσοποιητικό σύστημα του ασθενούς, ώστε να ανιχνεύσει και να σκοτώσει τα καρκινικά κύτταρα. Οι στοχευμένες μοριακές θεραπείες, είναι θεραπευτικοί παράγοντες που αναγνωρίζουν μοριακές «βλάβες», μεταλλάξεις, τις οποίες φέρουν τα καρκινικά κύτταρα του μελανώματος, και όχι τα φυσιολογικά κύτταρα του οργανισμού, και στοχεύοντάς τα ειδικά τα σκοτώνουν.
Παλαιότερα, με την χρήση των κλασσικών χημειοθεραπειών, η πλειονότητα των ασθενών με μεταστατική μελάνωμα ζούσε λίγο. Από την πρώτη έγκριση, προ δεκαετίας, του πρώτου ανοσοθεραπευτικού παράγοντα για την θεραπεία του μεταστατικού μελανώματος, μέχρι σήμερα, με τον καταιγισμό των νέων καινοτόμων φαρμάκων, είμαστε σε θέση όχι μόνο να προσφέρουμε περισσότερη ζωή αλλά και καλύτερη ζωή στους ασθενείς μας. Οι ανεπιθύμητες ενέργειές αυτών των θεραπειών είναι λιγότερες και ηπιότερες (σε σχέση με αυτές της χημειοθεραπείας. Οι ασθενείς μας μπορεί να εμφανίσουν κόπωση, αδυναμία, ανορεξία, διάρροιες και εξανθήματα ή και τις λεγόμενες ανοσο-παρενέργειες (θυρεοειδίτιδες, πνευμονίτιδες, ηπατίτιδες) αλλά και σε ένα μεγάλο ποσοστό δεν εμφανίζουν απολύτως καμία παρενέργεια. Αξίζει να σημειωθεί ότι αυτές οι τόσο αποτελεσματικές θεραπείες, έχουν ήδη εγκριθεί και για την πρώιμη νόσο, για συμπληρωματική χορήγηση μετά από ένα επιτυχημένο χειρουργείο.
Τέλος, υπάρχουν και κάποιες ειδικές περιπτώσεις μελανώματος των άκρων (του χεριού ή του ποδιού), στις οποίες το μελάνωμα έχει μεγαλώσει αρκετά μόνο σε αυτά τα σημεία και δεν ανταποκρίνεται σε άλλες θεραπείες. Στις περιπτώσεις αυτές μπορεί να χορηγηθεί χημειοθεραπεία με απομονωμένη διάχυση του άκρου, σε συνδυασμό με υπερθερμία, με πολύ καλά αποτελέσματα, μέσω των αγγείων του με μια χειρουργική επέμβαση που ονομάζεται HILP (Hyperthermic Isolated Limb Perfusion).