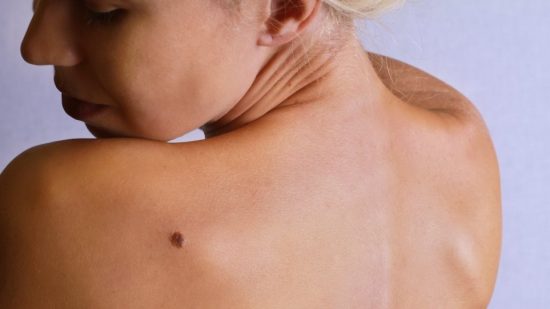
Το κακόηθες μελάνωμα αποτελεί την τρίτη συχνότερη δερματική κακοήθεια, πλην όμως, την πλέον επιθετική μορφή. Προκαλείται, κυρίως, από τη χρόνια συσσώρευση γενετικών αλλοιώσεων στο γονιδίωμα (DNA) των μελανοκυττάρων, κύτταρα τα οποία είναι υπεύθυνα για την παραγωγή της μελανίνης. Σπανιότερες αιτίες αποτελούν κληρονομικές αιτίες και σε κάθε ασθενή θα πρέπει να λαμβάνεται λεπτομερές ιστορικό.
Το μεταστατικό μελάνωμα αποτελούσε έως το 2011 τη «μαύρη» τρύπα της Ογκολογίας και θεωρούταν ίσως η πιο θανατηφόρα μορφή νεοπλασίας, με μέσο όρο επιβίωσης που δεν ξεπερνούσε τους 4-6 μήνες. Τη χρονιά εκείνη, όμως, η εισαγωγή ενός νέου τύπου ανοσολογικής θεραπείας, της αναστολής του υποδοχέα CTLA4, σηματοδότησε την έναρξη μιας νέας εποχής με μακροχρόνιες υφέσεις της νόσου, που πλέον ξεπερνούν τη 10ετία σε περίπου 12%-15% των ασθενών. Την επόμενη 3ετία εισήχθη στην κλινική πράξη ο αναστολέας του άξονα «προγραμματισμένου θανάτου» των Τ-λεμφοκυττάρων με ακόμα καλύτερα αποτελέσματα. Ο συνδυασμός των δύο ανωτέρω ανοσοθεραπευτικών φαρμάκων, προσφέρει επιπλέον κλινική ανταπόκριση της νόσου σε >60% των ασθενών, με όφελος στη συνολική επιβίωση που ξεπερνά τους 72 μήνες, όπως ανακοινώθηκε στο πρόσφατο ετήσιο συνέδριο της Αμερικανικής Ογκολογικής Ένωσης.
Η τοξικότητα των ανωτέρω θεραπειών διαφέρει από αυτήν της κλασικής χημειοθεραπείας και συνίσταται σε εκδηλώσεις υπερδιέγερσης του ανοσοποιητικού («αυτοανοσία») με κύρια εμφάνιση την ανεπάρκεια ενός ή και πολλαπλών ενδοκρινών αδένων, κολίτιδα, ηπατίτιδα, πνευμονίτιδα (αναπνευστική δυσχέρεια, ανεπάρκεια) κ.ά. Αναλόγως της λαμβανομένης αγωγής, η συχνότητα και κυρίως η βαρύτητα ποικίλλει. Η έγκαιρη αναγνώριση είναι ζωτικής σημασίας για τη σωστή αντιμετώπιση από τον κλινικό ιατρό, διότι το ποσοστό νοσηρότητας/θνητότητας ανεβαίνει εκθετικά ακόμα και με την παρέλευση ωρών.
Η ανακάλυψη ύπαρξης της οδηγού μετάλλαξης BRAF V600, η οποία προάγει την ογκογένεση, περίπου στο 40%-45% των περιπτώσεων δίνει τη δυνατότητα αντιμετώπισής της με ειδικούς φαρμακευτικούς παράγοντες. Υπάρχουν τρεις διαθέσιμες θεραπείες, οι οποίες επιτυγχάνουν κλινική ανταπόκριση της νόσου σε >70% των ασθενών, με ποσοστά επιβίωσης στην 5ετία που κυμαίνονται στο 34% περίπου. Νομοτελειακά όμως, αναπτύσσεται αντίσταση του νεοπλάσματος και πρόοδος της νόσου στην πλειονότητα των ασθενών. Οι ανεπιθύμητες ενέργειες των ανωτέρω φαρμάκων είναι διαφορετικές και περιλαμβάνουν συνήθως εξάνθημα, πυρετό, διάρροια, αιματολογικές/βιοχημικές διαταραχές και, πιο σπάνια, σοβαρότερες εκδηλώσεις, όπως αρρυθμίες, διαταραχή όρασης και εμφάνιση νέων καρκίνων δέρματος.
Η επιλογή της θεραπευτικής προσέγγισης αποτελεί ευθύνη του Παθολόγου-Ογκολόγου, ο οποίος θα πρέπει να είναι εκπαιδευμένος στην αντιμετώπιση του κακοήθους μελανώματος και την έγκαιρη αναγνώριση και αντιμετώπιση των ανεπιθύμητων ενεργειών των θεραπευτικών του παρεμβάσεων. Αναλόγως της κλινικής κατάστασης, των γονιδιακών χαρακτηριστικών και των άλλων πιθανών νοσημάτων του ασθενούς μπορεί να επιλεγεί Ανοσοθεραπεία, Στοχευτική Θεραπεία ή/και συνδυασμός τους.
Σε γενικές γραμμές, η στοχευτική θεραπεία μπορεί να προσφέρει γρήγορη, εντυπωσιακή ανακούφιση από συμπτώματα, νομοτελειακά όμως παροδικά, ενώ η ανοσοθεραπευτική προσέγγιση όψιμα αλλά πιο μακροχρόνια αποτελέσματα. Θα πρέπει να είναι κατανοητό ότι η στοχευτική θεραπεία απευθύνεται στα νεοπλασματικά κύτταρα, ενώ η ανοσοθεραπεία στην αποκατάσταση της δυνατότητας του αμυντικού μας συστήματος, να «σκοτώνει» δηλαδή μόνο του τον καρκίνο, όπως φυσιολογικά, άλλωστε, γίνεται σε καθημερινή βάση. Έχει ανακαλυφθεί πλειάδα διαφορετικών μηχανισμών διαφυγής του καρκίνου από την ανοσολογική επιτήρηση, όμως στην κλινική πράξη διαθέτουμε μόνο τους ανωτέρω δύο για την αντιμετώπισή του (εκτός κλινικών μελετών). Στο προσεχές διάστημα, σίγουρα θα διαθέτουμε περισσότερα όπλα.
Η πρόοδος στην αντιμετώπιση του κακόηθους μελανώματος δε μεταβάλλει το γεγονός ότι η βασικότερη ευθύνη όλων μας είναι η πρόληψη και ιδιαίτερα η αποφυγή έκθεσης στο έντονο ηλιακό φως, ιδιαίτερα στην παιδική/εφηβική/πρώτη ενήλικη ζωή. Η χρήση αντιηλιακών δεν προστατεύει από την εμφάνιση μελανώματος, όπως έχει δείξει πλειάδα μελετών. Το ίδιο συμβαίνει και με την έκθεση σε τεχνητή UV ακτινοβολία (solarium, sunbeds). Το μελάνωμα, συνήθως, συμβαίνει σε μη προϋπάρχουσες μελαγχρωματικές βλάβες (σπίλοι) και η διάγνωση ιδιαίτερα σε περιοχές που είναι δύσκολα παρατηρήσιμες (ράχη, τριχωτό κεφαλής) σπανίως γίνεται έγκαιρα.